WikiDer > Шейная лимфаденопатия
Шейная лимфаденопатия относится к лимфаденопатия из шейные лимфатические узлы (железы на шее). Период, термин лимфаденопатия строго говоря, относится к болезни лимфатический узел,[1] хотя его часто используют для описания увеличения лимфатических узлов. Аналогично, термин лимфаденит относится к воспаление лимфатического узла, но часто его используют как синоним лимфаденопатии.
Лимфаденопатия шейки матки - это признак или симптом, а не диагноз. Причины разнообразны и могут быть воспалительными, дегенеративными или неопластическими.[2] У взрослых здоровые лимфатические узлы могут быть ощутимый (можно прощупывать), в подмышечной впадине, шее и паху.[3] У детей до 12 лет шейные узлы размером до 1 см могут пальпироваться, что может не указывать на какое-либо заболевание.[4] Если узлы заживают путем рассасывания или рубцевания после воспаления, они могут оставаться пальпируемыми после этого.[1] У детей наиболее ощутимая шейная лимфаденопатия бывает реактивной или инфекционной. У лиц старше 50 лет метастатическое увеличение в результате рака (чаще всего плоскоклеточный рак) воздушно-пищеварительного тракта.[1]
Классификация
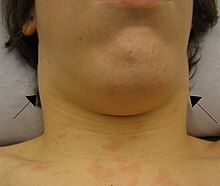
Шейную лимфаденопатию можно рассматривать как местный где поражены только шейные лимфатические узлы, или Общее где поражены все лимфатические узлы тела.
Причины
Инфекция
- Перикоронит[5]
- Стафилококковый лимфаденит[1]
- Микобактериальный лимфаденит[1]
- Краснуха
- Лихорадка от кошачьих царапин[1]
- Инфекционный мононуклеоз[6]
- Стрептококковый фарингит
- Вирусная респираторная инфекция
- Токсоплазмоз[7]
- Туберкулез[7]
- Бруцеллез[8]
- Первичная инфекция простого герпеса (первичный герпетический гингивостоматит)[1]
- Сифилис (вторичный)[1]
- Цитомегаловирус[1]
- Вирус иммунодефицита человека[1]
- Гистоплазмоз[5]
- Ветряная оспа[5]
Злокачественность
Лимфатические узлы могут увеличиваться при злокачественном заболевании. Эта шейная лимфаденопатия может быть реактивной или метастатической.[1] В качестве альтернативы увеличенные лимфатические узлы могут представлять собой первичное злокачественное новообразование самой лимфатической системы, например: лимфома (как ходжкинские, так и неходжкинские),[6] лимфоцитарный лейкемия,[1]
Метастатические лимфатические узлы увеличены, потому что опухолевые клетки отделились от первичной опухоли и начали расти в лимфатическом узле («засеяны»). Поскольку рак обычно чаще встречается у пожилых людей, этот вид лимфаденопатии чаще встречается у пожилых людей.[7] Метастатические лимфатические узлы имеют тенденцию ощущаться твердыми и могут быть прикреплены к нижележащим тканям и могут быть или не быть болезненными.[7] Обычно лимфатические узлы, которые непосредственно дренируют область рака, поражаются распространением (например, иногда метастатический шейный лимфатический узел обнаруживается до основного рака). В таких случаях это открытие приводит к поиску первичного злокачественного новообразования, сначала в близлежащей области, с помощью эндоскопии, «слепой» биопсии и тонзиллэктомии на стороне лимфаденопатии. Если опухоль не обнаружена, исследуют остальную часть тела в поисках рака легких или других возможных участков. Если первичная опухоль все еще не обнаружена, используется термин «скрытая первичная».[8]
При лимфоме обычно есть несколько увеличенных узлов, которые при пальпации кажутся эластичными.[8]
Другие причины
- Хирургическая травма, например после биопсия во рту[4]
- Болезнь Кавасаки,[5]
- Болезнь Кикучи-Фудзимото
- Болезнь Розая-Дорфмана
- Болезнь Кастлемана
- саркоидоз[1]
- Красная волчанка[7]
- Циклическая нейтропения[5]
- Орофациальный гранулематоз[9]
Диагностика
При возможном злокачественном новообразовании обычно проводят осмотр горла включая зеркало и / или эндоскопию.[10]
На УЗИ, Визуализация в B-режиме отображает морфологию лимфатических узлов, в то время как энергетический доплер можно оценить сосудистый рисунок.[11] Функции визуализации в B-режиме, позволяющие различать метастаз и лимфома включают размер, форму, обызвествление, потерю структуры корня грудной клетки, а также интранодальный некроз.[11] Отек мягких тканей и матирование узлов при визуализации в B-режиме предполагают туберкулезный шейный лимфаденит или предыдущий радиационная терапия.[11] Последовательный мониторинг размера узлов и сосудистости полезен для оценки ответа на лечение.[11]
Цитология аспирационной тонкой иглы (FNAC) имеет чувствительность и специфичность процентов 81% и 100%, соответственно, в гистопатология злокачественной шейной лимфаденопатии.[10] ПЭТ-КТ доказал свою полезность при выявлении скрытых первичных карцином головы и шеи, особенно при использовании в качестве ориентира перед панендоскопией, и может побудить к принятию клинических решений, связанных с лечением, до 60% случаев.[10]
использованная литература
- ^ а б c d е ж г час я j k л м Керавала С., Ньюлендс С., ред. (2010). Челюстно-лицевая хирургия. Оксфорд: Издательство Оксфордского университета. С. 68, 377, 392–94. ISBN 9780199204830.
- ^ Terézhalmy GT, Huber MA, Jones AC (2009). Физическая оценка в стоматологической практике. Эймс, Айова: Уайли-Блэквелл. С. 120–23, 160, 172. ISBN 978-0-8138-2131-3.
- ^ Феррер, Роберт (1998-10-15). «Лимфаденопатия: дифференциальная диагностика и оценка». Американский семейный врач. 58 (6): 1313–20. PMID 9803196.
- ^ а б Хапп Дж. Р., Эллис Э, Такер М. Р. (2008). Современная челюстно-лицевая хирургия (5-е изд.). Сент-Луис, Миссури: Mosby Elsevier. С. 428–30. ISBN 9780323049030.
- ^ а б c d е Скалли, Криспиан (2008). Оральная и челюстно-лицевая медицина: основы диагностики и лечения (2-е изд.). Эдинбург: Черчилль Ливингстон. С. 14, 69–73, 101. ISBN 9780443068188.
- ^ а б Трейстер Н.С., Брух Дж. М. (2010). Клиническая оральная медицина и патология. Нью-Йорк: Humana Press. С. 99, 149. ISBN 978-1-60327-519-4.
- ^ а б c d е Каланцис А., Скалли С. (2005). Оксфордский справочник по стоматологической помощи пациентам, основное руководство по больничной стоматологии (2-е изд.). Нью-Йорк: Издательство Оксфордского университета. С. 47, 343. ISBN 9780198566236.
- ^ а б c Оделл EW, изд. (2010). Решение клинических проблем в стоматологии (3-е изд.). Эдинбург: Черчилль Ливингстон. С. 91–94. ISBN 9780443067846.
- ^ Leão, JC; Ходжсон, Т; Скалли, C; Портер, S (15 ноября 2004 г.). «Обзорная статья: орофациальный гранулематоз». Пищевая фармакология и терапия. 20 (10): 1019–27. Дои:10.1111 / j.1365-2036.2004.02205.x. PMID 15569103. S2CID 33359041.
- ^ а б c Бальзам, A. J. M .; van Velthuysen, M. L. F .; Hoebers, F. J. P .; Vogel, W. V .; ван ден Брекель, М. В. М. (2010). «Диагностика и лечение опухоли шейного узла, подозрительной на злокачественное новообразование: алгоритмический подход». Международный журнал хирургической онкологии. 2010: 1–8. Дои:10.1155/2010/581540. ISSN 2090-1402. ЧВК 3265261. PMID 22312490.
- ^ а б c d Ахуджа, А. (2008). «УЗИ злокачественных шейных лимфатических узлов». Визуализация рака. 8 (1): 48–56. Дои:10.1102/1470-7330.2008.0006. ISSN 1470-7330. ЧВК 2324368. PMID 18390388.

